自11月11日中央发布最新防疫二十条措施以来,各地防疫政策不断优化,可以判断我国新冠疫情防控将进入后疫情时代(多种方法应对下逐步放开),由于后疫情防控阶段与冬春季节流感高发疫情交汇,局部地区疫情有反复或新冠病毒变异导致死亡率增加都可能出现,医疗救治资源可能会出现挤兑现象,疫情对国内医疗服务的影响依然很严重。医疗机构如何打有准备的仗,策略是什么?
挑战一:抗生素滥用导致耐药增长惊人,院感防控压力巨大 美国是全球疫情最严重的国家,根据Johns Hopkins最新数据,目前美国感染人数已接近9600万,死亡病例已经到达了105万,这对于其他国家来说就是一个天文数字。 庞大的新冠感染病例,为医疗机构带来了巨大的压力。2022年1月,美国每天的新冠住院患者一度超过15万。即便拜登迫不及待的宣布美国新冠疫情大流行“已经结束”,9月份以来的新冠住院患者仍持续超过2万。 △美国新冠住院患者数(Our World in Data) 新冠住院患者的增加,导致美国医院抗生素耐药以惊人的速度增长。美国CDC近期发布的报告显示,2020年全美有超过29400人死于和医疗保健相关的耐药性感染。其中,40%为院内发生的耐药性感染。院内发生的耐药性感染较2019年增加了19%。 统计600家医院(出院人数占全美17%)的数据显示,多种耐药性细菌呈大幅度增加: 碳青霉烯类耐药不动杆菌属(78%) 碳青霉烯类耐药肠杆菌(35%) 产超广谱β-内酰胺酶(ESBL)肠杆菌(32%) 多重耐药铜绿假单胞菌(32%) 万古霉素耐药肠球菌(14%) 甲氧西林耐药金黄色葡萄球菌(13%) 耐药性真菌感染也有明显增加: 抗真菌耐药耳念珠菌(60%) 抗真菌耐药念珠菌(不包括耳念珠菌)(26%) 有越来越多的研究显示,新冠患者存在抗生素过度使用的情况。2022年的一项Meta分析显示,在高收入国家,58%的新冠患者接受了抗生素治疗,而在中低收入国家的这一比例为89%。一些欧美国家的医院甚至报告,有时候新冠患者的抗生素治疗比例接近100%。 那么,大多数新冠患者是否真的需要抗生素治疗? 研究表明,新冠病毒和细菌混合感染在临床上仍是比较少见的。2020年,一项纳入24项研究的Meta分析显示: 新冠患者中细菌混合感染的比例为3.5%; 存在继发性细菌感染的比例为14.3%; 新冠患者总体的细菌感染比例为6.9%; 危重症患者的细菌感染比例也仅为8.1%; 使用抗生素治疗的新冠患者比例高达71.9%。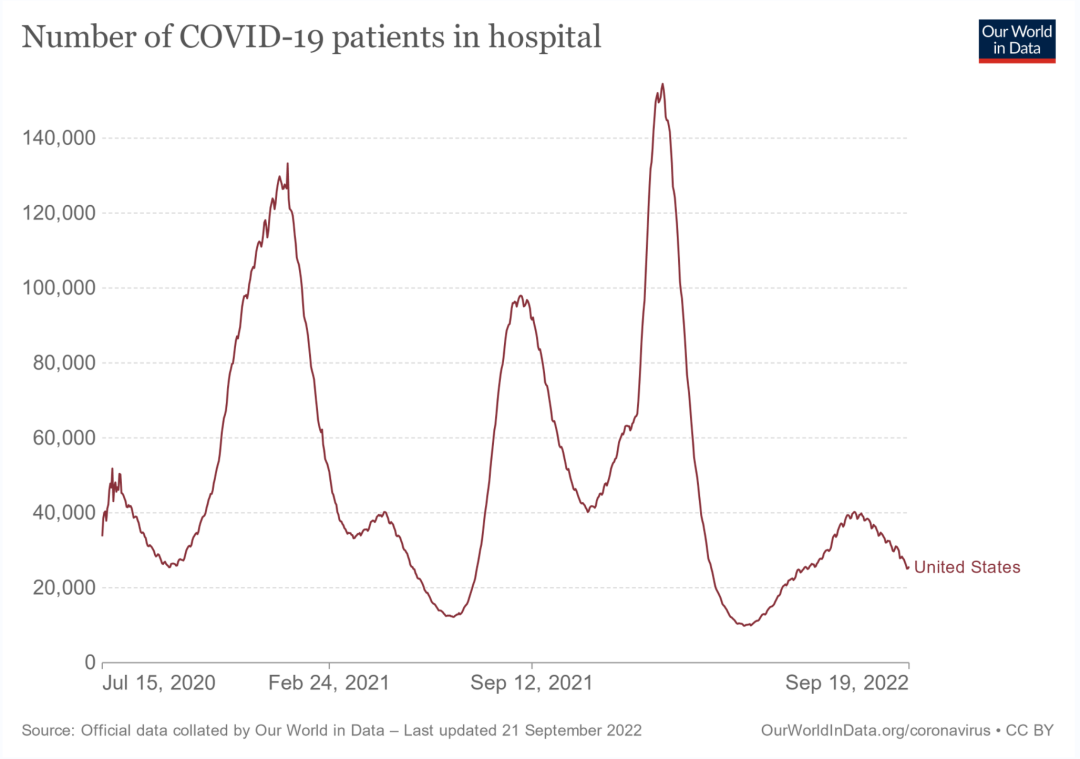

同样,在其他病毒性呼吸道传染性疾病中,细菌混合感染的比例也很低,例如MERS住院患者中仅有1%存在细菌混合感染,2009年墨西哥暴发的猪流感疫情中,非重症住院患者的这一比例为12%。这些混合感染的比例都远远低于当前新冠患者的抗生素治疗比例,大多数新冠患者使用抗生素被认为是过度的预防治疗。
可以预见的是,随着后疫情时代疫情常态化,新冠患者的抗生素使用也将面临过度预防质量。在奥密克戎病毒与耐药性病菌增长的双重压力下,医院院感管理压力将剧增。
挑战二:医疗资源挤兑,医院高压运行
根据《2021年我国卫生健康事业发展统计公报》数据显示,全国有医疗机构1014360个,其中公立医院11804家,民营医院24766个家,基层医疗机构977790家;有床位944.8万张,平均6.7张/千人;有卫生人员1398.3万人,平均9.91人/千人;其中医师(助理)428.7万人,平均3.04人/千人;护士501.83万人,平均3.56人/千人。
虽然医疗资源最近几年稳步增加,但总量不足的问题短期内无法彻底扭转。
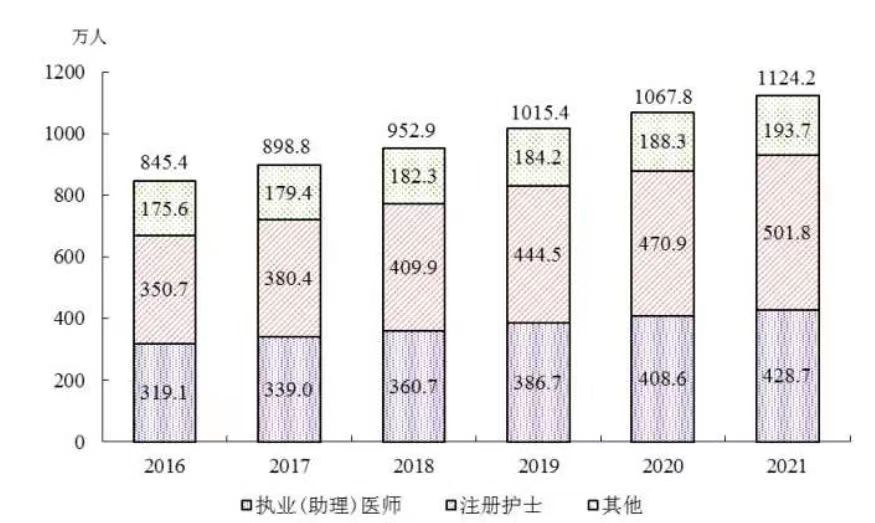
我国执业医师和注册护士的数量逐年增加。(图片来源:社交媒体)
根据国务院联防联控机制2022年11月12日的发布会,中国每千人口的医疗床位达到6.7张,每10万人口的重症医疗床位才不到4张,德国约有30张(疫情高峰期略有紧张),可见我国重症资源和国际先进水平有很大差距。
同时,重症医疗资源分布并不均衡,县级实力明显更差。根据《中华危重病急救医学》发表的《河南省县级综合医院ICU现状调查》(调查时间2018年)显示,参与调查的96家县级医院,共有2189张床位,每家医院平均22.8张。按平均人口计算每个县62万人,平均配置22.8张床位,每10万人3.7张床位。
其中,河南省县级综合医院ICU仍有18.28%的比例实行半开放管理(ICU医师和专科医师协同管理患者),有12.90%(12/93)的医院采取开放管理(无专职ICU医师,由专科医师管理患者)模式。
设备方面也很缺乏,卫生部2009年印发的《重症医学科建设与管理指南(试行)》指出,每个床位需要配备4台微量泵,实际只有1.15台。呼吸机平均到每床,只有0.46台。
设备配置明显偏低,且有部分县城没有达到。此外,还存在中西部地区人才缺乏,设备空置问题。例如河南省县级医院仅有的一台ECMO设备未投入使用。新疆地州部分医院的先进设备只有援疆人员会操作。
根据“上海发布”的数据,2022年5月5日24时,在院治疗9122例(其中重型526例,危重型95例)。一轮疫情感染62.5万人,实际重症+危重症人数峰值为621人(5月5日),相当于每感染1000人就需要1个具备危重症抢救能力的ICU床位。假定感染40%人口(1000万人),则需要1万个ICU床位,远远超过供给。此外,如果全国各地都出现了大比例的感染,则:
1.医疗资源紧张,治疗变得不及时,转重症比例上升。
2.全国其他地区也会自顾不暇,没有能力援助疫情严重地区,疫情严重地区医疗挤兑更加严重。
3.医保支付能力受限,一部分还可以治疗的重症病人“自动出院”。
1.加强院感人员配备及感染控制
医疗机构首先要按照2021年国务院联防联控机制印发的《关于进一步加强医疗机构感控人员配备管理相关工作的通知》要求,从配备形式、配备数量、能力水平和工作职责等方面保证感控人员配备到位。例如,在非定点医院,100张以下实际使用病床配备2名专职感控人员;100~500张实际使用病床配备不少于4名专职感控人员;500张以上实际使用病床,根据医疗机构类别,每增加150~200张实际使用病床增配1名专职感控人员。各科室应当至少指定1名医务人员,作为本科室的兼职感控人员,鼓励同时配备兼职感控医师和护士。实际使用病床数多于50张的科室,应当每50张床至少配备1名兼职感控人员。在定点医院,感控人员配备数量应当保持在非定点医院的1.5~2倍。
在按要求做好感控人员配备管理的基础上,医疗机构还需要组建一支应急预备梯队,在医院临床部门培养兼职感控人员,通过培训使其熟练掌握感控基本理论、基本知识和基本技能。这支梯队平时负责医疗工作,应对大规模疫情时可以顶上去加强感控。此外,应该对所有医务人员定期开展院感培训,使其掌握一定的公共卫生专业知识,在疫情防控的各个岗位做好感染控制的实践者,既保护好自己,也保护好患者。
2.建立互联网医院,落实分级诊疗 后疫情时代,为避免交叉感染以及医疗资源挤兑的情况,开展互联网医疗、发展远程医疗是纾解医院就医资源紧张,降低疫情冲击风险的“绝佳答案”: 患者的就医观念和就医习惯因疫情发生重大变化,逐渐接受互联网医疗方式,互联网医疗的需求大幅度增加。2020年更达到7023.89万人次,日均诊疗人次从2014年22人次增长至2020年19.19万人次。医生人日均服务人次呈逐年上升趋势,从2014年日均服务0.46人次上升至2020年114.85人次。在后疫情时代医院运转压力巨大的情况下,医疗机构可分流部分医患至互联网医院。建设问诊-开具电子处方-药品配送体系,完成常见、多发、慢性病复诊。最终在不增加线下门诊空间的情况下,提升门诊服务效率,从而获得物理空间的相对增量,缓解医疗资源紧张的压力。 3.定点医院ICU床位要达到床位总数的10% 根据11月17日,在国务院联防联控机制新闻发布会上,国家卫生健康委医疗应急司司长郭燕红针对二十条中提出的“要制定新冠肺炎分级分类诊疗方案”进行解读,特别强调:各地指定综合能力强、救治水平高的医院作为定点医院。定点医院要根据当地的人口规模,配足配齐救治的床位,同时对于重症的监护单元也就是ICU要加强建设,而且要求ICU床位要达到床位总数的10%。因此,通过定点医院的建设和提高救治能力,来满足在九版方案当中所规定的普通型重症、危重症和有高风险因素的这些患者的救治,所以定点医院主要收治的对象就是按照第九版诊疗方案收治的重症、危重症以及有重症倾向的患者,最大限度保障患者的救治水平和质量。 文章汇编自: 1.观察网,《面对高峰挤兑,我国医疗行业如何不“破防”?》,作者:邱溱; 2.感染医线,《“躺平”后院内耐药菌感染剧增,SHEA发布指南规范疫情期间的医院抗生素管理》; 3.中美医疗集团《最新研判,最新研判!后疫情时代,我国民营医院还有哪些发展路径?》作者:徐宝庆、杨光。
